4. Mär 2025
|
Gesundheit
Mit Lichtgeschwindigkeit gegen den Krebs
Journalist: Thomas Soltau
|
Foto: Accuray/unsplash
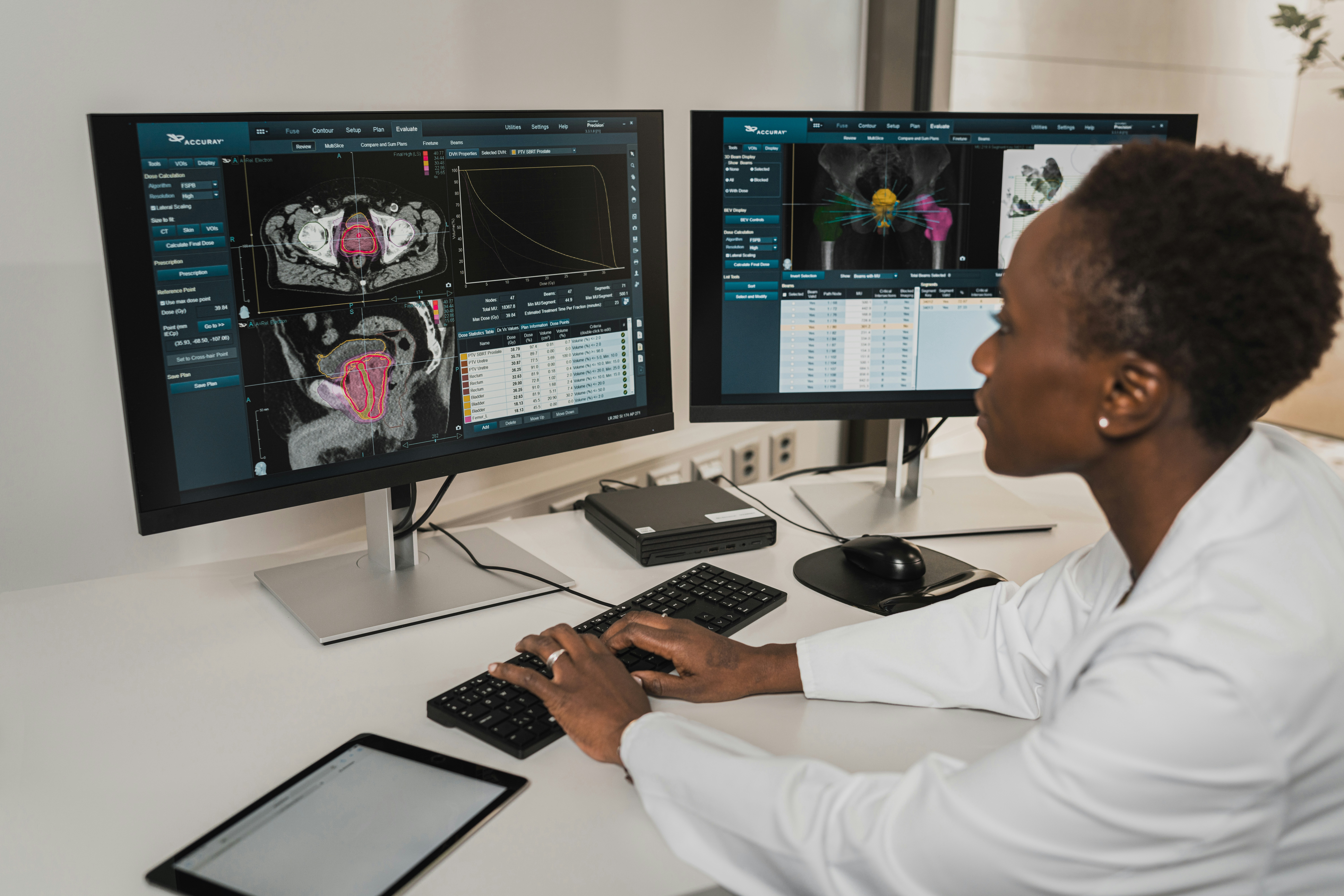
Die Strahlentherapie hat sich von ihren bescheidenen Anfängen zu einer der tragenden Säulen der modernen Krebsbehandlung entwickelt. Durch den präzisen Einsatz ionisierender Strahlung werden Tumorzellen gezielt zerstört, das umliegende gesunde Gewebe aber weitgehend geschont.
Die Wurzeln der Strahlentherapie reichen zurück bis ins späte 19. Jahrhundert, als Wilhelm Conrad Röntgen 1895 die Röntgenstrahlen entdeckte. Nur kurze Zeit später erkannte man bereits das Potenzial dieser Strahlen zur Behandlung von Tumoren. Pioniere wie der Wiener Arzt Leopold Freund setzten bereits 1896 Röntgenstrahlen zur Therapie von Hautkrankheiten ein. Mit der Entdeckung der Radioaktivität durch Marie und Pierre Curie sowie Henri Becquerel wurden weitere Strahlenquellen identifiziert, die in der Medizin Anwendung fanden. Im Laufe des 20. Jahrhunderts wurden die Techniken und Geräte stetig verfeinert, sodass die Strahlentherapie heute hochpräzise und individuell angepasst durchgeführt werden kann.
Einfach gesagt basiert das grundlegende Prinzip der Strahlentherapie auf der Schädigung der DNA von Tumorzellen durch ionisierende Strahlung. Diese Schäden führen dazu, dass sich die Krebszellen nicht mehr teilen können und schließlich absterben. Ein entscheidender Vorteil ist, dass gesunde Zellen in der Lage sind, solche Strahlenschäden besser zu reparieren als Tumorzellen. Das ermöglicht eine gezielte Zerstörung des Tumorgewebes. Um das umliegende gesunde Gewebe zu schonen, wird die gesamte Strahlendosis in mehrere Einzelsitzungen, sogenannte Fraktionen, aufgeteilt. So können sich gesunde Zellen zwischen den Behandlungen erholen. Die genaue Dosis und Anzahl der Sitzungen werden individuell festgelegt und hängen von der Art und dem Stadium des Tumors ab.
Die Strahlentherapie wird bei einer Vielzahl von Krebserkrankungen eingesetzt. Bei bestimmten Tumoren, wie dem lokal begrenzten Kehlkopf- oder Prostatakrebs, kann sie als alleinige Therapieform kurative Erfolge erzielen.
Moderne Techniken wie die intensitätsmodulierte Strahlentherapie (IMRT) und die RapidArc-Technologie haben die Präzision und Effizienz der Strahlentherapie noch einmal erheblich verbessert. Die IMRT ermöglicht es, die Strahlendosis innerhalb des Tumors optimal zu verteilen. RapidArc, eine Weiterentwicklung der IMRT, erlaubt es wiederum, die Strahlendosis während einer einzigen Rotation des Linearbeschleunigers um den Patienten zu verabreichen. Die Folge: eine Verkürzung der Behandlungszeit. Professor Wolfgang Schlegel, ein Pionier auf diesem Gebiet, betonte: „Die Entwicklung der IMRT hat die Strahlentherapie revolutioniert und ermöglicht es uns, Tumoren mit bisher unerreichter Präzision zu behandeln.“
Die Strahlentherapie wird bei einer Vielzahl von Krebserkrankungen eingesetzt. Bei bestimmten Tumoren, wie dem lokal begrenzten Kehlkopf- oder Prostatakrebs, kann sie als alleinige Therapieform kurative Erfolge erzielen. In anderen Fällen dient sie als neoadjuvante Therapie, um Tumoren vor einer Operation zu verkleinern, oder als adjuvante Therapie, um nach einer Operation verbliebene Krebszellen zu eliminieren. Auch in der palliativen Behandlung spielt die Strahlentherapie eine wichtige Rolle – sie lindert Symptome und verbessert die Lebensqualität von Patienten. Dabei erfolgt die Entscheidung für den Einsatz der Strahlentherapie und deren genaue Ausgestaltung stets in enger Abstimmung zwischen verschiedenen Fachdisziplinen – und wird zusätzlich individuell an die Bedürfnisse des Patienten angepasst.
Aktuelle Statistiken unterstreichen die Bedeutung der Strahlentherapie in der Onkologie. Im Jahr 2024 wurden in Deutschland etwa 90.000 stationäre Behandlungsfälle mit insgesamt rund 350.000 strahlentherapeutischen Leistungen verzeichnet. Das geht aus den Zahlen der Deutschen Gesellschaft für Radioonkologie (DEGRO) aus dem Jahr 2023 hervor. Ein Umstand, der zeigt, dass ein erheblicher Anteil der Krebspatienten von dieser Therapieform profitiert. Die globale Marktgröße für Strahlentherapie wurde 2024 auf 7,44 Milliarden US-Dollar geschätzt und wird bis 2033 voraussichtlich rund 12,23 Milliarden US-Dollar erreichen. Das belegt eine Studie vom Marktforschungsinstitut Towards Healthcare, das sich auf den Gesundheitssektor spezialisiert hat. Zahlen, die eine steigende Nachfrage und die kontinuierliche Weiterentwicklung in diesem Bereich untermauern.
Mit jedem Fortschritt in diesem Bereich wächst die Hoffnung, die Heilungschancen für Krebspatienten weiter zu erhöhen – und die Lebensqualität während der Therapie zu verbessern.
In Deutschland erkranken jährlich rund 74.500 Frauen an Brustkrebs, so das Robert-Koch-Institut (RKI). Brustkrebs ist damit die häufigste Krebsart bei Frauen. Dank fortschrittlicher Therapien, einschließlich der Strahlentherapie, liegt die relative 5-Jahres-Überlebensrate mittlerweile bei 88 Prozent. Seit Ende Juli 2024 sind an der Klinik für Strahlenheilkunde des Universitätsklinikums Freiburg erstmals in Deutschland zwei Linearbeschleuniger der neuesten Generation im klinischen Einsatz. Die Computertomografie (CT)-Bildgebung, die auf innovativer Detektortechnologie basiert, ermöglicht es, vor jeder Behandlung in nur wenigen Sekunden hochauflösende 3D-Bilder zu erstellen. Mithilfe dieser Bilder und unterstützt durch Künstliche Intelligenz kann der Bestrahlungsplan in kürzester Zeit täglich mit höchster Präzision angepasst werden.
Die kontinuierliche Forschung und technologische Innovationen tragen dazu bei, die Strahlentherapie stetig zu verbessern. So arbeiten Wissenschaftler an der Entwicklung von Methoden zur Erzeugung von Pseudo-CT-Bildern auf Basis von MRT-Daten, um die Planung der Strahlentherapie zu optimieren und die Strahlenbelastung für Patienten zu reduzieren. Diese Fortschritte eröffnen neue Möglichkeiten für eine noch präzisere und schonendere Behandlung von Krebserkrankungen. Damit bleibt die Strahlentherapie ein unverzichtbarer Bestandteil der modernen Onkologie. Mit jedem Fortschritt in diesem Bereich wächst die Hoffnung, die Heilungschancen für Krebspatienten weiter zu erhöhen – und die Lebensqualität während der Therapie zu verbessern.